小编上次整理了2017 GOLD报告中关于慢阻肺的诊断部分。此文是关于慢阻肺的药物治疗部分整理。点击阅读》》GOLD 2017报告更新内容【上】
稳定期慢阻肺患者的药物治疗方案
图1 展示了建议初始治疗以及随后根据慢阻肺患者个体化症状以及急性加重的风险评估,采取的升/ 降级治疗模式。
图1 依据GOLD 分级的药物治疗方法(突显的方框和箭头表明推荐治疗)
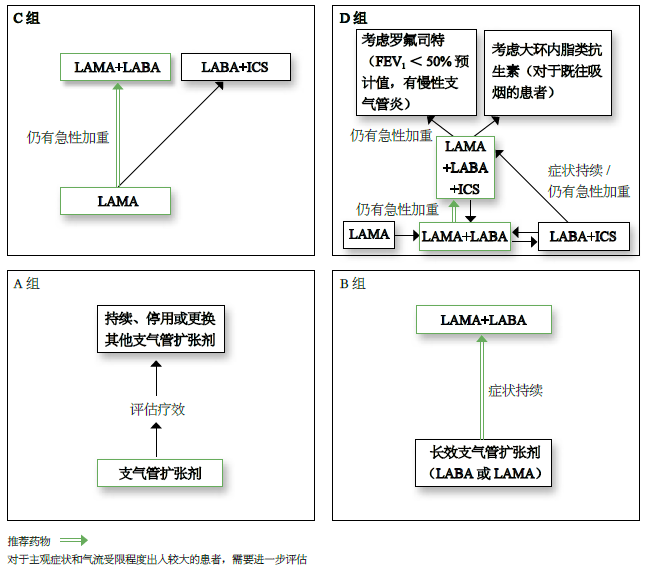
在以前的GOLD 报告中,只对初始治疗提出了相应的建议。然而,在初始治疗之后许多已经治疗的患者症状仍然持续,或者在少数情况下有些症状得到缓解可以相应减少治疗。因此,我们建议采用升/ 降级治疗策略,这些推荐是基于相关疗效和安全性数据。需要明确指出的是,升级治疗方法还未被系统验证,降级的临床研究也很有限,仅包含针对 ICS 的研究。
A 组患者
➤ 基于对呼吸困难的疗效,所有A 组患者应给予一种支气管扩张剂治疗。短效或长效支气管扩张剂均可。
➤ 如果症状得到改善,应继续用药。
B 组患者
➤ 初始治疗应选择一种长效支气管扩张剂单药治疗。由于长效吸入型支气管扩张剂优于按需使用的短效支气管扩张剂,因此推荐使用。
➤ 对于B 组患者,目前尚无证据支持哪类长效支气管扩张剂能更好的缓解症状。具体选用哪种药物,应取决于不同病人对症状缓解的感知情况。
➤ 使用一种长效支气管扩张剂单药治疗后,如果患者呼吸困难无缓解,建议联合使用两种支气管扩张剂。
➤ 对于严重呼吸困难的患者,初始治疗时可考虑联合使用两种支气管扩张剂。
➤ 如果联合两种支气管扩张剂后患者症状没有得到改善,建议降级为一种长效支气管扩张剂的单药治疗。
➤ 鉴于B 组患者常有共患疾病,并可能会加重症状以及影响其预后,因此对这些情况应给予关注。
C 组患者
➤ 初始治疗应选择一种长效支气管扩张剂单药治疗。两项头对头的对比研究显示,就预防慢阻肺急性加重而言,LAMA 优于LABA,因此,该组初始治疗选择LAMA。
➤ 如果患者存在持续急性加重,则添加另一种长效支气管扩张剂(LABA/LAMA)或使用LABA/ICS 可能获益。由于ICS 可增加部分患者肺炎的发生风险,因此我们主要选择LABA/LAMA。
D 组患者
➤ 对于D 组患者,初始治疗推荐选用LABA/LAMA 联合治疗,原因如下:
• 相关研究表明,LABA/LAMA 联合治疗疗效优于单药治疗。但如果初始治疗选择
一种支气管扩张剂单药治疗的话,则优选LAMA,因为LAMA 预防急性加重优于LABA。
• 从预防急性加重和患者报告预后指标来看,LABA/LAMA 联合治疗效果优于LABA/ICS 联合治疗
• D 组患者在接受ICS 治疗后肺炎的发生风险较高。
➤ 部分患者,如患者具有哮喘- 慢阻肺重叠综合征病史和/ 或临床表现提示为重叠综合征,可首选LABA/ICS 作为初始治疗药物。另外,外周血嗜酸性粒细胞计数增高也可视做支持选用ICS 治疗的指标,但这一结果尚有争议。
➤ 如果患者在使用LABA/LAMA 治疗后仍发生急性加重,建议更换为以下两种方案:
• 升级为LABA/LAMA/ICS 三联药物治疗。目前, 比较LABA/LAMA 和LABA/
LAMA/ICS 对于预防急性加重的研究正在进行中。
• 转为LABA/ICS。但目前尚无证据表明由LABA/LAMA 转为LABA/ICS 可以更好的预防急性加重。但如果LABA/ICS 未能显著改善临床症状和急性加重,可再加用LAMA。
➤ 如果患者使用LABA/LAMA/ICS 治疗后仍有急性加重,可考虑如下几个选择:
• 加用罗氟司特。该药物可考虑用于FEV1 < 50% 预计值,有慢性支气管炎病史,尤其是在前一年因急性加重至少需住院治疗一次的患者。
• 加用大环内酯类药物。目前最有力的证据来自于使用阿奇霉素的临床试验。但在作治疗决策也应当考虑到伴随的细菌耐药问题。
• 停用ICS。如果疗效不明显,相关不良反应(包括肺炎)增多,有证据显示此时逐渐减量继而停用ICS 也没有明显的害处。
慢阻肺急性加重的药物治疗
慢阻肺急性加重常用的药物有三类:支气管扩张剂、激素和抗生素。
支气管扩张剂
虽然没有来自随机对照试验的高质量证据,推荐单用短效β2 受体激动剂,联用或不联用短效抗胆碱能药物,为慢阻肺急性加重期初始治疗的支气管扩张剂。一项关于短效支气管扩张剂吸入装置的系统回顾显示使用定量吸入装置(用或不用储雾罐)或雾化器,FEV1无显著变化30,虽然后者可能对于重症患者来说使用更方便。不建议患者接受持续的雾化治疗,建议应用定量吸入装置每小时1 次,共2-3 剂,之后可以根据患者的反应每2-4 小时1 次。虽然尚无临床研究评价吸入长效支气管扩张剂(β2 受体激动剂或抗胆碱能药物或联合制剂)联用或不联用吸入糖皮质激素在慢阻肺急性加重中的作用,仍建议在急性加重期维持这些药物治疗或在出院前尽早地开始治疗。静脉使用甲基黄嘌呤类药物(茶碱或氨茶碱)因其显著的副作用并不建议应用于急性加重患者。
糖皮质激素
研究数据显示慢阻肺急性加重患者全身应用糖皮质激素可以缩短康复时间,改善肺功能(FEV1)和氧合,降低早期病情反复和治疗失败的风险,缩短住院时间。
推荐应用泼尼松每天40mg 治疗5 天39。口服激素与静脉应用激素疗效相当40。单独雾化吸入布地奈德虽然较昂贵,对于一些慢阻肺急性加重的患者可以作为替代口服激素治疗的方法。新近研究提示糖皮质激素对于血嗜酸粒细胞水平低的急性加重患者的治疗效果欠佳。
抗生素
虽然慢阻肺急性加重患者感染的病原体可能是细菌或病毒,急性加重期抗生素的使用仍存在争议。不确定的原因在于有研究中没有区分支气管炎(急性或慢性)与慢阻肺急性加重,没有设计安慰剂对照,和/或研究中缺乏胸片无法除外患者是否存在肺炎。慢阻肺急性加重患者存在细菌感染征象时需使用抗生素,如脓痰增多。
一项安慰剂对照研究的系统回顾显示抗生素可以使短期死亡率减少77%,治疗失败率减少53%,脓痰减少44%。有证据支持抗生素用于伴有咳嗽加重和咳脓痰的中重度慢阻肺急性加重患者。近期更多关于中度慢阻肺的患者随机对照研究均支持这一结果。在门诊,痰培养是不可行的,因为痰培养耗时长(至少2 天),且由于技术原因结果常不可信。正在研究的一些慢阻肺急性加重期的气道感染生物标记物可以提供更好的诊断价值。C 反应蛋白(CRP)的研究得到相互矛盾的结果,据报导,CRP 在细菌感染和病毒感染时均会升高,所以不推荐为支持细菌感染的证据。降钙素原是细菌感染比较特异的标记物,可能有助于决定是否使用抗生素,但这项检查昂贵且并非随时可用。几项慢阻肺急性加重的研究显示降钙素原指导的抗感染治疗降低了抗生素暴露和副作用,而临床疗效相当。一项针对需要机械通气(有创或无创)的慢阻肺急性加重患者的研究显示不使用抗生素与死亡率增加、继发院内获得性肺炎发生率增加相关。
总之,慢阻肺急性加重患者如果存在呼吸困难加重,痰量增多和脓性痰这三个基本症状;或含脓性痰增多在内的两个基本症状;或需要有创或无创机械通气治疗,就应该接受抗生素治疗。推荐的抗生素的使用疗程为5-7 天。
抗生素的选择常需根据当地的细菌耐药情况决定。常用的初始经验性治疗可选用阿莫西林克拉维酸,大环内酯类药物,或四环素类。对于频繁急性加重、重度气流受限、和/ 或急性加重需机械通气的患者,需进行痰培养或其它肺部标本的培养,因为可能存在对上述药物不敏感的革兰氏阴性菌(如假单胞菌属)或耐药病原体。虽然更倾向于口服抗生素,但给药途径(口服或静脉)还是取决于患者的进食能力和抗生素的药代动力学情况。呼吸困难改善和脓痰减少提示治疗有效。
点击下载》》》2017 GOLD慢性阻塞性肺疾病全球倡议(中文版)




