心肌梗死是指冠状动脉供血急剧减少或中断,使相应的心肌严重而持久急性心肌缺血导致心肌坏死的疾病,其基本心电图改变包括“缺血型”改变(T波高尖,然后深倒)、“损伤型”改变(ST段抬高)和“坏死型”改变(病理性Q波)。然而,并非所有心肌梗死都出现典型心电图改变,有些细微的心电图改变也需要注意。在第二十一届全国介入心脏病学论坛(CCIF)上,北京清华长庚医院何榕教授以“急性心肌梗死的心电图”为题进行了精彩报告。
De Winter综合征
43岁男性,突发胸骨后疼痛伴大汗30分钟。心电图如图1。
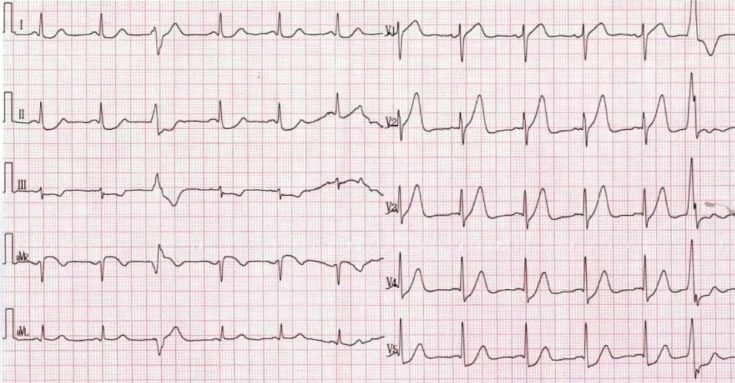
图1
问题:以下哪项是正确的?
A. 急性非ST段抬高型心肌梗死(STEMI),罪犯血管为回旋支
B. 急性非STEMI,罪犯血管为右冠状动脉
C. 急性前壁STEMI,罪犯血管为前降支根部
D. De Winter综合征,是急性前壁STEMI的等危心电图,罪犯血管为前降支根部
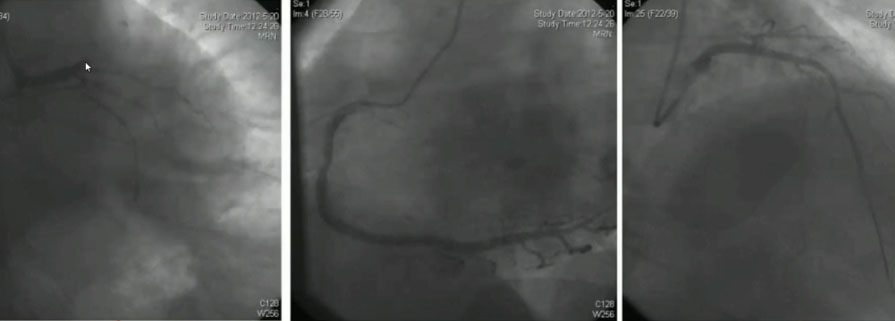
图2 急诊冠脉造影及PCI
De Winter综合征是2008年荷兰鹿特丹心内科医生De Winter等人通过回顾其心脏中心1532例LAD近段闭塞的急性冠脉综合征心电图发现,其中有30例并未出现典型STEMI超急性期心电图表现模式。
心电图特点:
➤胸前V1~V6导联J点压低0.1~0.3 mv,ST段呈上斜型压低,伴随高尖对称的T波
➤ QRS波通常不增宽或轻度增宽
➤部分患者胸前导联R波递增不良
➤多数患者aVR导联ST段轻度抬高
临床意义:
➤ De Winter综合征是STEMI的等危心电图
➤ 2%急性前壁STEMI患者心电图可出现此表现
➤应尽早行CAG明确冠脉情况,尽早进行血运重建
Wellens综合征
42岁男性,间断胸痛1天门诊就诊。心电图如图3。
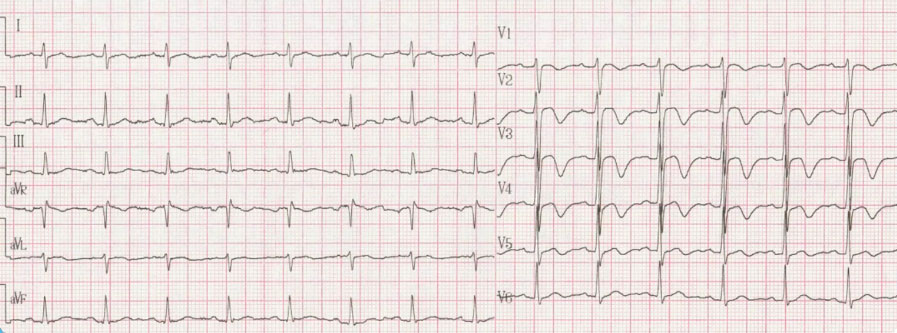
图3
问题:应该如何处理该患者?
A. 住院诊治,药物治疗
B. 住院诊治,药物治疗,尽快明确冠脉情况,PCI治疗
C. 门诊诊治,完善冠脉CT检查
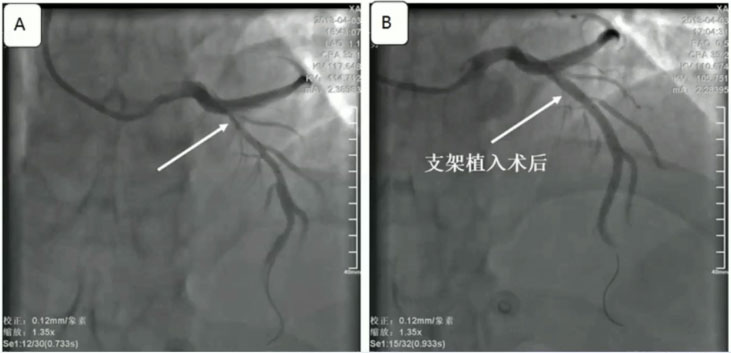
图4 急诊冠脉造影及PCI
1982年荷兰心脏病学家Wellens等发现,145名UAP入院患者中,26名(18%)心电图表现为胸前导联T波双支对称性深倒置或正负双向,并逐渐恢复直立的变化。此种心电图改变称为Wellens综合征。
心电图分型:
➤1型Wellens综合征:V2、V3导联T波呈对称性深倒置,约占75%
➤2型Wellens综合征:V2、V3导联T波呈正负双向,约占25%
临床意义:
➤患者有不稳定心绞痛病史,心电图改变在胸痛缓解后数小时或数天内出现
➤部分患者可进展为急性前壁心肌梗死
➤冠脉造影常有前降支近端严重病变,是尽早行冠脉内介入治疗的指征
推荐阅读:
缺血性J波
男性52岁,反复胸痛1周,伴晕厥。心电图如图5。
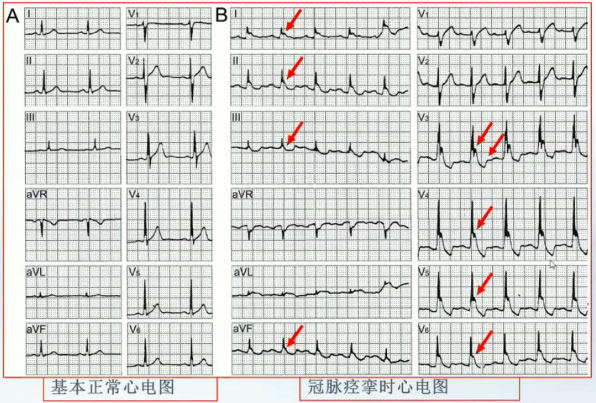
图5
冠状动脉因阻塞性病变或功能性痉挛引起严重的急性心肌缺血时,心电图可出现新发J波或在原有基础上J波幅度增高或时限延长,称为缺血性J波。缺血性J波是心肌严重缺血时伴发的一种超急性期心电图改变。
心电图特点:
➤拱顶状或驼峰状,位于R波的降支或终末,幅度≥0.1 mv,宽度≥20 ms
➤心肌急性缺血发作同时或之后较短时间内出现
➤持续时间短
➤空间向量指向前下稍偏左,除aVR导联外,其他导联均为直立
➤出现的导联常与缺血部位相对应
左主干病变:“6+2”现象
46岁男性,持续性胸痛2小时,血压90/60 mmHg。心电图如图6。
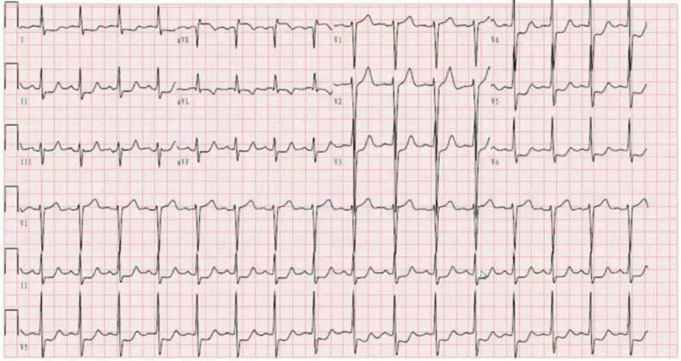
图6
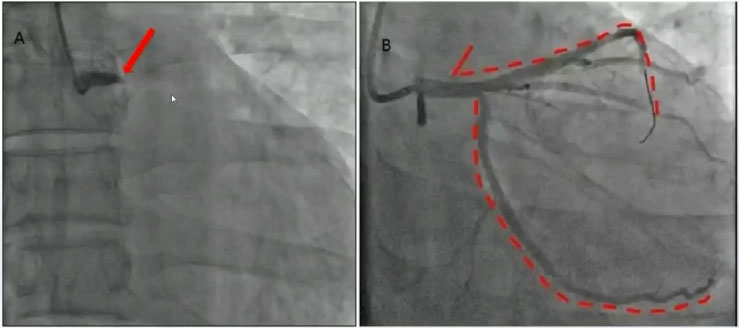
图7 急诊冠脉造影及PCI
左主干体部100%闭塞,IABP支持下行急诊介入治疗,前降支近中段至左主干病变处植入2枚支架,前降支和回旋支血液恢复。
心电图特征:广泛导联的ST段压低>0.1 mv(包括I、II、III、aVF、aVL及V2~V6导联),其中V4~V6导联改变最明显。V1和aVR导联ST段抬高,aVR导联ST段抬高的振幅大于V1导联,称为“6+2”现象。
研究表明,aVR导联ST段抬高的振幅≥V1导联对鉴别左主干与左前降支病变的敏感性81%,特异性80%。
还有研究显示,aVR导联抬高的幅度越大,左主干病变可能性越大,患者的预后越差。
右束支阻滞合并心肌梗死
完全性右束支阻滞(RBBB)时,初始向量不变——即QRS波前半部形态接近正常,后半部变化明显,RBBB在QRS波60 ms后变化,因此,与心肌梗死共存时互不影响诊断。
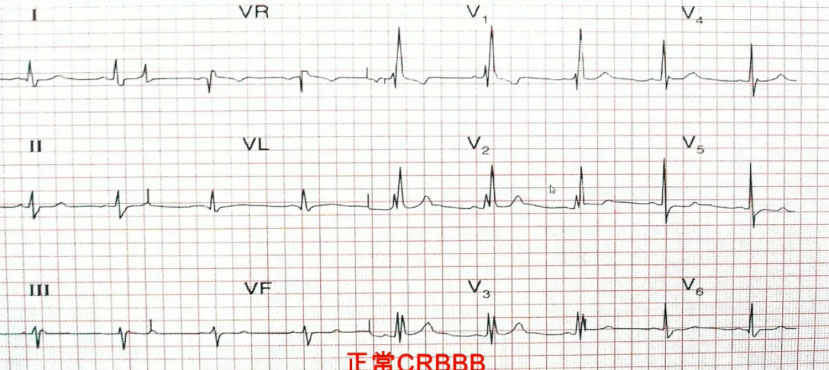
图8 完全性右束支阻滞
心肌梗死时,病理性Q波主要影响QRS波前40 ms,可与右束支阻滞异常的后40 ms并存,作出各自的明确诊断。
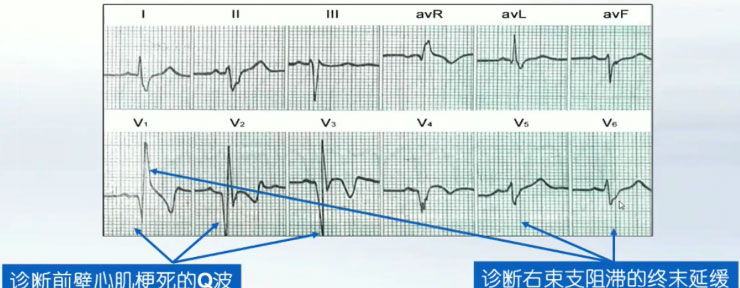
图9 右束支阻滞合并心肌梗死
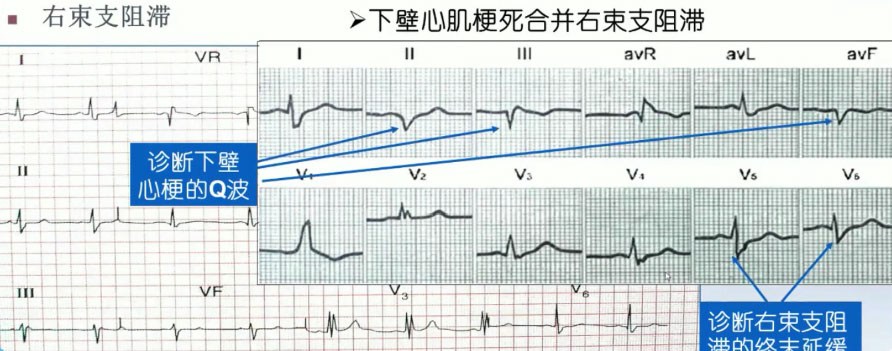
图10 下壁心肌梗死合并右束支阻滞
正后壁心肌梗死合并有束支阻滞时,因两者都影响QRS波群后半部向量,可造成诊断的困难,此时主要依靠病史、心肌酶学、影像学、是否合并其他部位的心肌梗死而鉴别。
研究发现,急性心肌梗死合并新发RBBB患者院内死亡风险最高。
左束支阻滞合并心肌梗死
左束支阻滞(LBBB)时,室上性激动仅能通过右束支下传到右室,然后缓慢通过室间隔(约需要40 ms)向左室传导;室间隔除极方向与正常相反,变为由右侧向左侧除极,使QRS波的初始向量受到影响。
LBBB与心肌梗死病理性Q波的时相均为前40 ms,两者同时存在时,心肌梗死图形约70%被掩盖。
➤LBBB时室间隔除极方向从右向左,V1导联呈QS图形,与前壁MI的图形难以区分。
➤LBBB常发生在年龄偏大、心肌损害严重的患者,一旦发生急性心肌梗死,临床症状多不典型,常为无痛性急性心肌梗死,使诊断更加困难。
➤此时多依靠病史、心肌酶学、影像学、是否合并其他部位的心肌梗死而鉴别。因此,LBBB的老年患者突然心慌、气短、憋气、心律不齐、血压下降,应警惕急性心肌梗死的可能。
心电图诊断线索:
➤存在等位性Q波,V1~V6导联R波递增不良及反向递增,提示LBBB合并前壁心肌梗死。
伴症状的动态ST-T改变
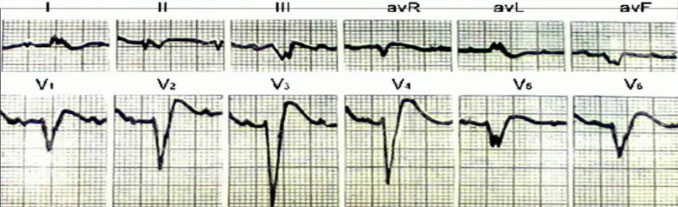
图11
➤伴症状的动态ST-T改变
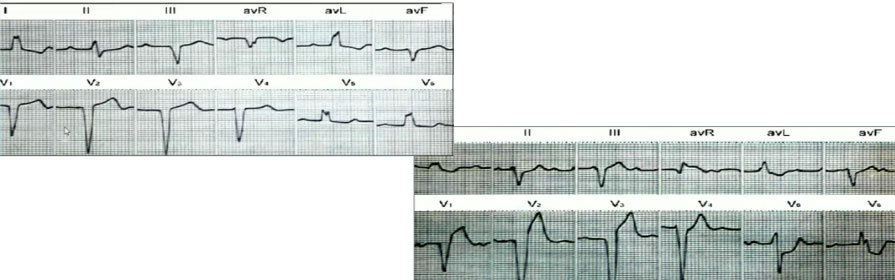
图12 左:入院心电图;右:胸痛时心电图
➤发生前壁之外导联的Q波、T波、ST段的改变
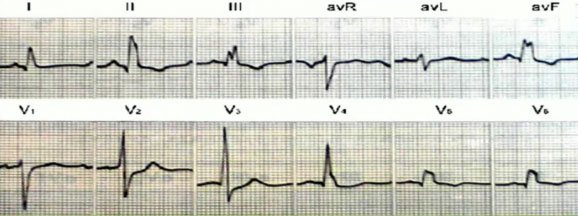
图13 I、V5、V6导联均有q波,在LBBB时不可能发生,提示存在侧壁心肌梗死。V1~V5导联R波的反向递增,提示伴有前壁心肌梗死。
1. Cabrera征
Cabrera征是识别前间壁心肌梗死合并LBBB的心电图征象。1953年,Cabrera和Friedlan首先提出完全性LBBB时,V3、V4导联S波升支出现的切迹(至少50 ms),是诊断伴有LBBB的前间壁心肌梗死十分可靠的指标,其敏感性、特异性均为91%。这种心电图表现也被称为Cabrera征。
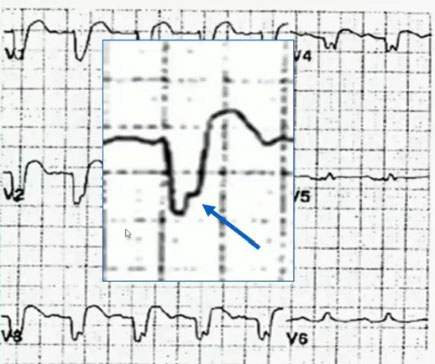
图14
在完全性LBBB的心电图中,V3~V5导联至少两个导联S波或QS波的降支或升支出现宽(≥50 ms)而深的切迹。
研究发现,Cabrera征是诊断LBBB合并心肌梗死的可靠指标,特异性93%,敏感性45%,准确率90%。识别Cabrera征,有助于对完全性左束支阻滞患者以及右室起搏患者心肌梗死的诊断,但对照组中部分患者也可能出现此征,目前对于Cabrera征的诊断价值仍存在争议。
2. Sgarbossa标准
Sgarbossa评分标准为0~5分:
➤ 在任何导联上,ST段发生与QRS波主波方向一致的抬高≥1 mm(5分)
➤ 在V1~V3导联中任一导联ST段压低≥1 mm(3分)
➤ ST段抬高≥5 mm,且与QRS波主波方向相反(2分)
对于LBBB患者,总分≥3分诊断心肌梗死的特异性90%,敏感性20%。
Sgarbossa标准的前两条标准主要是指ST段的改变与主波方向一致,第三条标准还需要进一步确认。在不完全性LBBB中就可见V1~V3导联ST段抬高,尤其是左室肥厚时更为明显。在ASSENT 2和3研究中,第三条仍有一定的诊断和预测价值。因此,在2012年对Sgarbossa标准进行了改良。
改良Sgarbossa标准:
➤ 在任何导联上,ST段发生与QRS波主波方向一致的抬高≥1 mm
➤ 在V1~V3导联中任一导联ST段压低≥1 mm
➤ ST段抬高/S波振幅≤-0.25
满足其中任何一条,考虑诊断心肌梗死。其诊断特异性90%,敏感性91%。研究结果显示,改良Sgarbossa标准与Sgarbossa标准相比,诊断敏感性明显增加(80% vs. 49%),特异性相似(99% vs. 100%)。
小结
心电图是快速诊断急性心肌梗死最常用的方法,早期识别心电图不典型患者能减少不良事件。临床医生需熟悉典型急性心肌梗死心电图特征和动态演变规律,不典型心电图中也存在典型之处,不能孤立地去解释单份心电图。对于诊断不明确的,应动态观察心电图变化。




